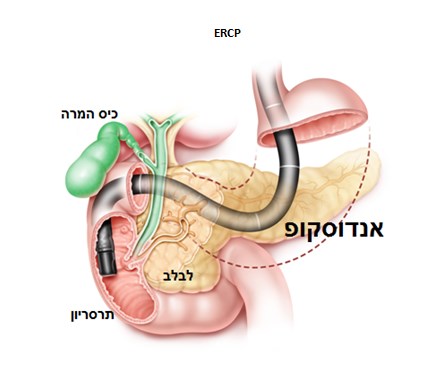
בדיקת ERCP היא פרוצדורה אנדוסקופית מורכבת המשמשת כיום בעיקר לטיפול במחלות ובמצבים חסימתיים של דרכי המרה והלבלב, ולא כבדיקת אבחון שגרתית. במהלך הפעולה ניתן לבצע התערבויות טיפוליות מדויקות, כגון הוצאת אבנים, פתיחת היצרויות והכנסת תומכנים. בשל מורכבותה, ERCP חייבת להתבצע אך ורק על ידי גסטרואנטרולוג/ית מומחה/ית בעל ניסיון בהליך מסוג זה.
מהי בדיקת ERCP ומה מייחד אותה?
ERCP הוא קיצור של
Endoscopic Retrograde Cholangio-Pancreatography –
בדיקה המשלבת אנדוסקופיה עם צילום רנטגן והזרקת חומר ניגוד לתוך דרכי המרה וצינור הלבלב.
במהלך הבדיקה מוחדר אנדוסקופ ייעודי דרך הפה, הקיבה והתריסריון, עד לפתח דרכי המרה והלבלב. דרך פתח זה ניתן להחדיר מכשירים זעירים, להזריק חומר ניגוד ולבצע פעולות טיפוליות מדויקות תחת שיקוף רנטגן, ולאבחן מצבים מסוימים – באמצעות מצלמת וידאו זעירה המוחדרת לצינור הלבלב או המרה.
הייחודיות של ERCP היא בכך שזו בדיקה טיפולית, ולא בדיקת סקר או אבחון בלבד.
ERCP לעומת MRCP ו-EUS – מתי בוחרים בכל אחת?
כיום, כאשר יש חשד לבעיה בדרכי המרה או בלבלב, האבחון מתבצע לרוב באמצעות:
- MRCP – בדיקת MRI לא פולשנית
- EUS – אולטרסאונד אנדוסקופי מדויק וללא קרינה
בדיקות אלו מאפשרות אבחון בטוח ומפורט. ERCP לרוב נשמרת למצבים שבהם כבר ידוע על ממצא הדורש טיפול מיידי, כגון חסימה, אבן או היצרות. מסיבה זו, אין לבצע ERCP ״רק כדי לבדוק״.
מתי מופנים לבדיקת ERCP?
אבנים בדרכי המרה
אבנים בכיס המרה הן שכיחות מאוד, וברוב המקרים אינן גורמות לתסמינים. עם זאת, כאשר אבן יוצאת מכיס המרה ונתקעת בצינור המרה, עלול להיווצר מצב מסוכן.
אבן בדרכי המרה יכולה לגרום ל:
- צהבת
- זיהום בדרכי המרה
- דלקת לבלב חריפה
במצבים אלו, ERCP מאפשרת הוצאת האבנים, טיפול בסיבוכים ולעיתים מניעת הידרדרות מסכנת חיים.
חסימות והיצרויות בדרכי המרה
ERCP מבוצעת גם במקרים של:
- היצרויות שפירות או ממאירות
- חסימה של צינור המרה עקב גידול בלבלב
- דלף מרה לאחר ניתוח כיס מרה
במקרים רבים, בעיות שבעבר דרשו ניתוח מורכב ניתנות כיום לפתרון אנדוסקופי באמצעות ERCP.
איך מתבצעת בדיקת ERCP בפועל?
הבדיקה מתבצעת בחדר ייעודי, תחת טשטוש או הרדמה כללית, בהתאם למורכבות המקרה. אורכה לרוב בין שעה לשעתיים.
שלבי הפעולה כוללים:
- החדרת אנדוסקופ דרך הפה עד התריסריון
- זיהוי פתחי המרה ו/או הלבלב
- החדרת צנתר זעיר לדרכי המרה או הלבלב
- הזרקת חומר ניגוד וצילום רנטגן
- ביצוע פעולה טיפולית בהתאם לצורך
במהלך ERCP ניתן לבצע:
- הרחבת פתח צינור המרה – נחוץ להוצאת אבנים מהפפילה (ספינקטרוטומיה)
- הרחבת היצרויות
- הכנסת סטנט (תומכן)
- נטילת ביופסיה מדרכי המרה במקרים נבחרים
הכנסת סטנט (תומכן) בדרכי המרה
סטנט הוא צינור קטן העשוי מפלסטיק או מתכת (בהתאם להתוויה). הוא מוכנס כאשר קיימת חסימה משמעותית של דרכי המרה, למשל:
- אבן שלא ניתנת להוצאה מיידית
- היצרות דלקתית
- חסימה ממאירה, כגון בגידול לבלב
הסטנט מאפשר ניקוז מיידי של המרה, מפחית צהבת, משפר תיאבון ואיכות חיים, ובמקרים של מחלה ממארת – מאפשר התחלת טיפול כימותרפי.
סיכונים וסיבוכים של ERCP
ERCP היא פעולה מורכבת ולכן כרוכה בסיכונים. הסיבוך השכיח והמשמעותי ביותר הוא דלקת לבלב. מדובר בדלקת לבלב חריפה העלולה להופיע לאחר הפעולה. חומרתה משתנה, ולעיתים נדרש אשפוז ממושך.
כיצד ניתן להפחית את הסיכון?
כאן נכנסת חשיבות המומחיות:
- ביצוע הפעולה בטכניקה מדויקת
- בחירה נכונה של מטופלים
- הימנעות מפעולות מיותרות
- שימוש באמצעים מניעתיים במקרים נבחרים, כגון מתן תרופות נוגדות דלקת מיד לאחר הפעולה ו/או הכנסת סטנט מגן ללבלב
סיבוכים נוספים ונדירים יותר כוללים: דימום, זיהום, נקב וסיבוכי הרדמה.
הכנה נכונה לבדיקת ERCP
הכנה מדויקת היא חלק בלתי נפרד מבטיחות ההליך:
- צום לפי הנחיות רפואיות
- בדיקות דם עדכניות
- התאמת טיפול נוגד קרישה, במידת הצורך
- היערכות לאשפוז קצר לאחר הבדיקה
בחלק מהמקרים תידרש הרדמה כללית בליווי רופא/ה מרדים/ה.
למה חשוב לבחור מומחה ל-ERCP?
ERCP אינה בדיקה שגרתית. מדובר בפעולה עם עקומת למידה ארוכה, המשלבת אנדוסקופיה ורנטגן, ודורשת מיומנות גבוהה במיוחד.